- Keratoconus
-
Klassifikation nach ICD-10 H18.6 Keratokonus Z94.7 Zustand nach Keratoplastik ICD-10 online (WHO-Version 2006) Die Augenkrankheit Keratokonus bezeichnet die fortschreitende Ausdünnung und kegelförmige Verformung der Hornhaut des Auges (Kornea). Die Krankheit beginnt meist einseitig, das Partnerauge ist in der Regel mittelfristig mitbetroffen. Die Erkrankung kann schubweise verlaufen und betrifft in der Regel ausschließlich die zentrale Hornhaut. Männer sind doppelt so häufig wie Frauen betroffen.
In der Regel sind die Betroffenen kurzsichtig. Diese Kurzsichtigkeit kann allerdings nicht vollständig mit einer Brille korrigiert werden, da die kegelförmige Hornhautvorwölbung eine irreguläre Hornhautverkrümmung (Astigmatismus) bedingt.
Inhaltsverzeichnis
Symptome
Erste Anzeichen sind häufige Brillenkorrekturen mit Veränderung der Achse und wechselnde Sehstärke sowie eine zunehmende Hornhautverkrümmung, oft zunächst an einem Auge. Da es sich um eine seltene Krankheit handelt, werden die Symptome im Anfangsstadium oft nicht dieser Augenkrankheit zugeordnet. Die meisten Betroffenen haben einen jahrelangen Wechsel von verschiedenen Augenärzten hinter sich, bis sie auf einen treffen der die Erkrankung erkennt. Bei Keratokonus sehen die Betroffenen, zum Teil nur auf einem Auge, Phänomene wie z. B.: „Doppeltsehen von Gegenständen“, zusätzliche Schatten an Buchstaben und Gegenständen, sowie Schlieren oder sternförmige Strahlen, die von Lichtquellen auszugehen scheinen.
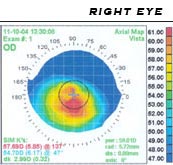
Eine sichere Beurteilung der Symptome ist im Anfangsstadium nur durch eine Analyse der Hornhautoberfläche, der Hornhautrückfläche, der Hornhautdicke und ggf. noch einer Zellzahlbestimmung möglich.
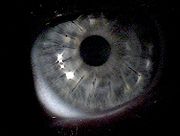
Weitere Kennzeichen sind Hämosiderinringe (Fleischer'sche Ringe), bekannt als Keratokonuslinien. Hier tritt eine gelbbraune bis grünbraune Färbung auf, die als halber oder geschlossener Kreis die Basis des Kegels umzieht, sichtbar bei guter Beleuchtung. Während des weiteren Verlaufs können oberflächliche, unregelmäßige Narben und Trübungen wie auch Einrisse in der Descemetschen Membran sichtbar werden und Vogt'sche Linien auftreten.
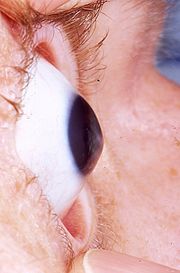
Bei einem fortgeschrittenen Krankheitsbild lässt sich ein Keratokonus mit bloßem Auge von der Seite erkennen. Wenn es zu einem Hornhautödem (Flüssigkeitsansammlung in der Hornhaut) kommt, liegt ein akuter Keratokonus vor. Dieses kann unter Narbenbildung nach drei bis vier Monaten abheilen.
Ursache
Keratokonus ist von der Schulmedizin seit über 200 Jahren als eigenständige Krankheit anerkannt. Obwohl bereits 1888 Arthur von Hippel die erste Hornhautverpflanzung (Keratoplastik) durchführte, ist die Ursache für den Keratokonus bis heute, trotz umfangreicher Studien (z. B. Langzeitstudie in den USA mit 40.000 Betroffenen), noch nicht bekannt.
Vermutlich ist eine Stoffwechselstörung der Auslöser, auch eine Erbkrankheit wird in Erwägung gezogen. Beobachtet wurde auch eine Abweichung der chemischen Zusammensetzung der Hornhaut. Es gibt eine interessante Einzelbeobachtung, bei der auch die Lederhaut (Sklera) in der Krümmung unterschiedlich war. Der italienische Professor Massimo Lombardi ist der Meinung, dass die Krankheit durch eine Infektion ausgelöst wird, wissenschaftlich ist dies jedoch nicht haltbar, da Lombardi bis heute keine wissenschaftlichen Studien vorgelegt hat, die diese Theorie unterstützen könnte. Als Ursache wird auch eine Schwächung des Collagens in der Hornhaut vermutet.
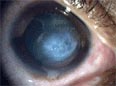
Selten kann es zu Rissen in der hinteren Hornhaut kommen, so dass Flüssigkeit aus der vorderen Augenkammer in die Hornhaut eindringt, es kommt zu einem akuten Keratokonus. Hierbei kann es zu Schmerzen kommen, aber nur hier. Dieser äußert sich außerdem in einer starken Eintrübung der Hornhaut (man sieht Nebel) und muss sofort in einer Augenklinik behandelt werden.
Nach einer alten Theorie soll häufiges Augenreiben die Entwicklung des Keratokonus fördern und mögliche Verletzungen der Hornhaut (Risse) begünstigen. Da diese Theorie noch nicht gänzlich widerlegt ist, werden Kontaktlinsen meistens erst angepasst, wenn mit Brillengläsern keine ausreichende Korrektur der Sehstärke mehr erreicht werden kann. Vermutlich kann starker Stress den Ausbruch begünstigen oder beschleunigen. Weitere Theorien sehen die Ursachen in Folge gestörter Enzym-Aktivitäten und Störung der inneren Drüsenfunktionen.
Auswertungen der Keratokonushäufigkeit in radioaktiv kontaminierten Gebieten im Ural ergaben eine erhöhte Inzidenz. Auch Forscher aus anderen Länder betonen die steigende Häufigkeit in radioaktiv verseuchten Regionen.
Verlauf
Die Veränderung der Hornhautoberfläche kann anfänglich, bei gering ausgeprägtem Keratokonus, noch oft mit einer Brille ausgeglichen werden. Manche Patienten kommen sehr lange Zeit gut mit einer Brille zurecht. Einige Patienten haben in diesem Stadium auch mehrere Brillen mit verschiedenen Stärken und Sehachsen, die zum Teil in Kombination mit Kontaktlinsen getragen werden, da sich Sehstärke und Achse zum Teil im Verlauf von Tagen ändern können.
Bei Fortschreiten des Keratokonus und stärkerer Veränderung der Hornhaut kann die Fehlsichtigkeit in der Regel mit formstabilen Kontaktlinsen und in extremeren Fällen mit speziellen Linsen (Keratokonuslinsen) ausgeglichen werden. Die meisten Patienten (ca. 80%) kommen ihr Leben lang mit harten Kontaktlinsen gut zurecht und ihre Sehfähigkeit ist sehr gut.
Wenn auch mit Kontaktlinsen keine ausreichende Sicht mehr erzielt werden kann, weil der Konus sehr weit fortgeschritten ist oder die Kontaktlinsen nicht mehr gut angepasst werden können, kann die defekte Hornhaut mit einem Transplantat ausgetauscht werden. Dies tritt aber nur in etwa 20% der Fälle ein. Die Transplantation wird in einer Augenklinik durchgeführt. Dort wird die defekte Hornhaut gegen eine Spenderhornhaut ausgetauscht oder seltener mit anderen Methoden stabilisiert.
Bei weiterem Fortschreiten kann in sehr seltenen Fällen auch eine erhebliche Ausdünnung der gesamten Hornhaut und Lederhaut beobachtet werden, dies wird dann als Keratoglobus bezeichnet. Der Keratoglobus tritt gehäuft beidseitig auf und ist meist auf beiden Augen unterschiedlich ausgeprägt. Als Keratokonus „forme fruste“ wird eine Konusform bezeichnet, welche sich nicht zum vollen Konus entwickelt, sondern im Anfangsstadium stehenbleibt.
Es werden häufig unterschiedliche Erkrankungen, einschließlich des atopischen Ekzems, des Down-Syndroms, Silver-Russell-Syndroms und Noonan-Syndroms, mit Keratokonus in Verbindung gebracht. Atopien wie Heuschnupfen, Ekzeme, allergische Erkrankungen etc. zählen auch dazu.
Unter Keratoconus posticus wird eine Krümmungszunahme der hinteren Hornhaut verstanden, gleichzeitig bleibt aber die Hornhautoberfläche unversehrt. Es scheint eine Verbindung zwischen Keratokonus und Keratoconus posticus zu bestehen.
Stadien
Bereits um 1950 hat Marc Amsler (1891-1968) den Keratokonus in vier Stadien eingeteilt. Hier die erweiterte Tabelle von Dieter Muckenhirn mit der Hornhautexcentrizität, die seit der Sagittalradienmessung dazu kam.
Grad Amslerwinkel zentrale Radien VisusBrille VisusCL ₁₎ Transparenz dicke HH ₂₎ Exc. 1 0° - 3° > 7,5 1,0 – 0,8 >1 normal 0,5 mm < 0,8 2 4° - 9° 7,5 – 6,5 0,8 – 0,2 1,0 – 0,8 normal 0,5 mm < 0,8 3 > 9° 6,5 – 5,8 0,2 – 0,1 0,8 – 0,4 leicht trüb 0,25 mm 1,2 – 1,5 4 nicht messbar < 5,8 < 0,1 0,4 – 0,2 stark trüb < 0,2 mm > 1,5 1) CL = Kontaktlinse 2) HH = Hornhaut
Konusstadien nach KrumeichStadium Auswirkungen Stadium 1 - exzentrische Hornhautversteilung
- induzierte Myopie und / oder Astigmatismus von ≤ 5D ₁₎
- Hornhautradien ≤ 48D
- Vogtsche Linien, keine Narben
Stadium 2 - induzierte Myopie und / oder Astigmatismus von > 5D bis ≤8D
- Hornhautradien ≤ 53D
- keine zentrale Hornhautnarben
- Hornhautdicke ≥ 400 µm ₂₎
Stadium 3 - induzierte Myopie und / oder Astigmatismus von > 8D bis ≤10D
- Hornhautradien > 53D
- keine zentrale Hornhautnarben
- Hornhautdicke 200-400 µm
Stadium 4 - Refraktion nicht messbar
- Hornhautradien > 55D
- zentrale Narben
- Hornhautdicke ≥200 µm
1) D = Dioptrien 2) µm = Mikrometer-Klin. Monatsbl. Augenheilkd. 1997; 211:94-100
Auswirkungen
- Verzerrungen
- Doppelkonturen, Mehrfachbilder
- Geisterbilder beim Sehen
- Permanent gerötete Augen
- Übermüdung und Anspannung der Gesichtsmuskeln
- Starke Unannehmlichkeiten bei trockener, kalter und stickiger Luft
- Extreme Licht- und Blendempfindlichkeit
- Eingeschränktes Sehen in der Nacht und in der Dämmerung
- Regelmäßiges Verrutschen oder gar Verlust der Kontaktlinsen
- Sterne beim Betrachten einzelner Lichtquellen
- Schlieren beim Lesen von Buchstaben
Vereinzelnd wurden auch dunkle Augenringe in Verbindung mit der Erkrankung gebracht. Diese Nebenwirkungen müssen aber nicht bei allen Betroffenen auftreten. Die beobachteten Phänomene sind individuell, genau wie die Entwicklung des Keratokonus keinen definierbaren Regeln folgt und ist von Auge zu Auge verschieden.
Epidemiologie
In Deutschland ist etwa ½ Promille der Bevölkerung, d. h. jeder 2000. (insgesamt etwa 40.000 Personen) betroffen, wobei dies aber nach Region und Untersuchungsmethoden variieren kann. Zumeist tritt diese Erkrankung zwischen dem 20. und 30. Lebensjahr auf. Sie kann sich aber auch vom Kindesalter an und bis zum 40. oder 50. Lebensjahr bemerkbar machen.
Begleiterkrankungen
Jeder zweite Patient leidet mehr oder minder an einer Überempfindlichkeit. Beispiele hierfür sind:
- Trockene Augen
- Starke Lichtempfindlichkeit
- Weichteil-Rheumatismus (Fibromyalgie)
- Hautprobleme (Neurodermitis)
- Allergien (Hausstaub, Pollen)
- Asthma
Die Tränenqualität ist durch eine solche Zweiterkrankung oft beeinträchtigt und kann durch Medikamente zusätzlichen Veränderungen unterworfen sein.
Behandlung
Diagnose (Krankheitserkennung)
Diagnosegeräte sind:
- Skiaskop, ältestes Messgerät, bei Keratokonus ist der typische „Fischmauleffekt“ zu sehen
- Ophthalmometer (Keratometer) zum Messen der Hornhautradien
- Placidoscheibe
- Spaltlampe, auch Hornhautmikroskop genannt, zum Erkennen der Hornhautschichten und -dicke
- Keratograf (Videokeratometer), zur Erfassung der Oberflächenstruktur
- Pentacam, OrbScann zur Erfassung der Topografie der Vorder- und Rückseite (Endothel), sowie Berechnung der Dicke der Hornhaut
Möglichkeiten
Mittlerweile gibt es zwei Behandlungsformen, mit der das Fortschreiten der Erkrankung gestoppt werden kann. 1. Crosslinking, hierbei wird mit Hilfe von Riboflavin und UVA Licht das Kollagen der Hornhaut miteinander vernetzt, und so eine stabilisierende Wirkung erreicht. In der Regel tritt im Laufe der Zeit nach der Behandlung noch eine leichte Verbesserung ein. Leider sind die Untersuchungen nicht Stadienentsprechend durchgeführt worden, sondern es wurden alle Stadien mit in die gleiche Auswertung genommen. Das Verfahren ist nur sicher anwendbar, wenn die Hornhaut nirgends dünner ist als 400µm, da ansonsten die Innenschicht der Hornhaut, das Endothel, das die Hornhaut ernährt zerstört wird. Weiterhin hat das Verfahren das Problem außerordentlich schmerzhaft zu sein, sodass die Patienten für mindestens ein bis zwei Wochen unter schweren Schmerzmedikamenten stehen müssen. 2. Cirkuläre Keratotomie (CKT), ein neues Verfahren bei dem ein Schnitt von 7mm um die optische Achse bis auf 90% der Tiefe der in diesem Bereich gemessenen Hornhautdicke mithilfe des geführten Trepansystems oder eines Femtosekundenlasers gelegt wird. Dieses Verfahren ist bei Stadium I und II anwendbar und verlangt eine Minimum Dicke von 400µm im Bereich der 7mm Zone. Der Schnitt wird mit einer doppelt verlaufenden Antitorquenaht genäht. In 90% der Fälle besteht eine Stabilität über den untersuchten Zeitraum von mindestens 5 Jahren. In 50% der Fälle tritt eine Besserung des Sehvermögens ein. Das Verfahren ist gut untersucht und statistisch ausgewertet [2]Circular Keratotomy to Reduce Astigmatism and Improve Vision in Stage I and II Keratoconus. Die Wirkung der cirkulären Keratotomie beruht auf der Erzeugung der festen Narbe, die viele neue Hornhautfasern erzeugt. Das Gewebe wird zentral, in den meisten Fällen auch wieder dicker. Verschlechterungen der Erkrankung sind nicht vorgekommen, auch ist der Eingriff praktisch schmerzfrei.
Andere Behandlungen mit Hormonterapie, Vitamin-D-Komplexen, Vitamin E sowie örtlich eingesetztes Cortison haben keine sicheren Erfolge gezeigt.
Methode Fälle Brille Grad I, evtl. Grad II weiche Linsen nur Ausnahmefälle formstabile Linsen Mittel der Wahl Duo-System ₁₎ nur in seltenen Fällen ₂₎ Miniskleral -/ Skleralinsen wenn formstabile Linsen nicht möglich 1) Huckepacksystem 2) Wenn zu viel Druck auf der Hornhaut ist und/oder bei zu hoher Staubempfindlichkeit
Korrektur
Brille
Eine Möglichkeit zur Behandlung ist die Brille, welche meist zu Beginn der Erkrankung eingesetzt wird. Manche Augenärzte sind der Meinung, diese Möglichkeit sei besser als Kontaktlinsen, da Kontaktlinsen den Keratokonus auslösen oder zumindest verstärken könnten. Ein Nachweis dazu fehlt aber. Andere berichten, dass eine Behandlung mit harten Kontaktlinsen eine weitere Ausbildung des Hornhautkegels unterbindet. Es soll sogar zu einer Abflachung der Kegelspitzen kommen.
Hilfreich soll das Tragen einer Rasterbrille mit kleinen Löchern im Glas sein. Durch dieses Punktraster wird der einfallende Lichtstrahl schon vor dem Auge gebündelt und ausgerichtet. Eine Heilung oder Rückentwicklung des Keratokonus ist damit aber nicht zu erreichen, einen wissenschaftlichen Beleg für die Wirksamkeit der Rasterbrille gibt es nicht.
Weiche Kontaktlinsen
Möglicherweise wird mit einer weichen Kontaktlinse der Sehfehler ausgeglichen, sofern ein gewisser Grad nicht überschritten wird. Dabei spielt aber auch die Lage der Verwölbung eine Rolle.
In einigen Fällen von Unverträglichkeiten im Tragekomfort bei formstabilen Kontaktlinsen können auch weiche, hochsauersoffdurchlässige Kontaktlinsen als Trägerlinse (Schutzlinsen) unter der harten Kontaktlinse getragen werden (Huckepack-System).
Harte (formstabile) Linsen
Harte (formstabile) Kontaktlinsen werden meist dann eingesetzt, wenn mit Brille oder weichen Linsen keine ausreichende Korrektur der Sehstärke mehr erreicht werden kann, oder aufgrund von Hornhautverformungen mehrere Bilder gesehen werden. Je stärker sich die Spitze der Hornhaut (Apex genannt) mit der Zeit vorwölbt, desto stärker muss auch die Kontaktlinse gewölbt sein, denn die Apexspitze darf keinen Druck erfahren. In diesem fortgeschrittenem Stadium werden spezielle Keratokonuslinsen individuell angepasst.
Wenn der Konus sehr weit fortgeschritten ist, kann sich jedoch die Abbildungsqualität verschlechtern und der betroffene Patient erreicht keine hundertprozentige Sehschärfe mehr. Verspitzt sich der Kegel weiter, wird schließlich ein Punkt erreicht, bei dem die Kontaktlinse keine effektive Behandlungsmethode mehr darstellt. Sei es, dass sie schlicht keinen Halt mehr findet bzw. keine Sehschärfenverbesserung mehr zu erreichen ist oder es zu Druckstellen der Linse auf der Hornhaut kommen kann. Dies ist einerseits schmerzhaft für den Träger, andererseits auch nicht ganz ungefährlich, da die Hornhaut aufgrund des Keratokonus bereits verdünnt ist und so durch zusätzliche Belastung Schäden auftreten können. Es muss dann eine Hornhauttransplantation in Erwägung gezogen werden. Dazu kommt es allerdings nur in ca. 20 % aller Fälle. Die meisten Patienten kommen ihr Leben lang mit Kontaktlinsen gut zurecht.
Spezielle Linsen
Januslinsen haben einen stabilen Kern und einen weichen Außenbereich. Da die Herstellung dieser Kontaktlinsen sehr aufwändig ist, haben sie sich nie richtig durchsetzen können. Diese Linsenart ist wenig gasdurchlässig, so dass Hornhaut nicht ausreichend mit Sauerstoff versorgt wird. Deshalb sollten diese Linsen nur in speziellen Fällen verwendet werden.
In seltenen Fällen (bei hoher Sensibilität oder stark erhöhter Empfindlichkeit gegen Staub) kommt auch ein „Huckepack-System“ in Frage, bei dem auf eine weiche Linse eine harte Kontaktlinse angepasst wird.
Falls auch mit formstabilen Keratokonuslinsen keine ausreichende Sehstärke erreicht werden kann oder diese nicht vertragen werden, können auch Sklerallinsen oder auch Minisklerallinsen angepasst werden. Diese überdecken die gesamte Hornhaut und liegen auf der Lederhaut auf.
Keratoplastik (Transplantation)
Es kann vorkommen, dass Kontaktlinsen nicht vertragen werden, wenn beispielsweise das Auge nicht genug Tränenflüssigkeit produziert. Dann muss trotz evtl. besserer Korrektur ein operativer Eingriff in Erwägung gezogen werden. Ansonsten wird eine Transplantation erst vorgenommen, wenn mit Kontaktlinsen keine ausreichende Sehschärfe mehr erreicht wird (Visus unter 0.3).
Bei einer Keratoplastik wird die Hornhaut ausgestanzt, sodass nur ein kleiner Rand übrig bleibt (Trepanation). Das ausgeschnittene Stück wird durch Spendergewebe ersetzt und durch eine Doppelnaht wasserdicht vernäht. Die Universitäts-Augenklink Heidelberg setzt als erste in Deutschland ein neues Lasergerät für die Hornhaut-Transplantation ein, mit dem möglicherweise in Zukunft auf die Nähte verzichtet werden kann. Es gibt eine lamelläre (schichtweise) Keratoplastik und eine perforierende (durchgreifende) Keratoplastik.
Ziel muss es immer sein, die eigene Hornhaut so lange wie möglich zu erhalten. Denn der Heilungsprozess nach einer Transplantation kann bis zu 2 Jahre andauern und auch nach einer Transplantation müssen ca. 85–90 % der Betroffenen wieder formstabile, meist spezielle Kontaktlinsen tragen. Von einer vorschnellen Keratoplastik ist abzuraten, evtl. helfen auch unten aufgeführte Alternativen weiter. Diese sind meist aber relativ neu oder es liegen keine Langzeitstudien vor. In welchen Stadien eine Methode sind nur Richtwerte, der behandelnde Arzt kann das aber am besten beurteilen, wann welche Art weiterhelfen kann.
CXL (UV-Cross Linking)
Durch das Vernetzen der Hornhaut wird die weiche Hornhaut mittels "Brückenbildung" im Hornhautgewebe versteift. Es ist die bisher einzige Behandlungsmethode, welche das Fortschreiten des Keratokonus nachweislich zu stoppen vermag. Zur Zeit wird die Zulassung, auf Grund der guten Ergebnisse, in verschiedenen Ländern geprüft (z.B. FDA-Approval in USA).
Alternativen
Neben den genannten Methoden gibt es auch noch andere, die aber hier nicht weiter ausgeführt werden:
- Intra Cornea Ring (ICR), Intacs
- Refraktive Epikeratophakie (EPI)
- Keraform-Behandlung
- Keratotomie
- bedingt mit einem Excimerlaser.
- Verisyse (Artisan) Linse
- Femtosekunden-Lasik mit einem Femtosekundenlaser (Intralense)
- Vernetzungsbehandlung (auch CrossLinking, Kollagenvernetzung) in Studien nachgewiesen: beugt dem Fortschreiten vor, im Stadium I und II empfohlen; neuerer Ansatz, wurde an der Universitäts-Augenklinik Dresden erforscht; mittels Riboflavin (Vitamin B2) und UV-Licht wird eine Stabilisierung der HH erreicht
- Tiefe Lamelläre Keratoplastik ab Stadium III
- Perforierende Keratoplastik Stadium IV
- Radiale asymmetrischen Keratotomie (ARK und Mini-ARK), angewandt von Professor Lombardi. Obwohl diese Behandlung seit 1980 von Lombardi angewandt wird, gibt es bis heute keine wissenschaftlichen Studien.
Neue Ansätze wurden an der Universitäts-Augenklinik Dresden verfolgt mittels Riboflavin (Vitamin B2) und UV-Licht um die Hornhaut zu stabilisieren. [1]
Von einer Laserbehandlung (PRK, LASIK) sollte abgesehen werden, da dies kontraindikativ ist.
Behandlungsfehler
Keratokonus ist eine seltene Krankheit, und so wird auch in Zukunft das Fachwissen auf wenige spezialisierte Augenärzte, Optiker und Kliniken beschränkt bleiben. Aus diesem Grund wird der Keratokonus bei Betroffenen oft erst nach Jahren diagnostiziert oder falsch interpretiert (z.B. als psychologische oder neurologische Störung), da Augenärzte ohne Kenntnisse in diesem Bereich die optischen Phänomene der von Keratokonus Betroffenen nicht nachvollziehen können.
Der häufigste Behandlungsfehler besteht im Verschreiben von „normalen“ (harten) oder weichen Kontaktlinsen. Keratokonus sollte so früh wie möglich mit speziellen hochgasdurchlässigen Keratokonus-Linsen versorgt werden.
Betroffene werden in einigen Fällen sogar zu Neurologen oder Psychologen überwiesen, wenn Augenarzt oder Optiker in Unkenntnis der Krankheit nicht in der Lage sind, den Keratokonus zu diagnostizieren.
Es kann auch vorkommen, dass eine Pelluzide Randdegeneration mit einem Keratokonus verwechselt wird. Hier gibt es aber Unterschiede in wesentlichen Details und in der Behandlung.
Prophylaxe (Vorbeugung)
Nach allem was bisher bekannt ist, kann man sich nicht aktiv gegen Keratokonus schützen, da die Krankheit wohl mindestens eine genetische Disposition als zusätzliche Ursache hat.
Allgemein ist es sicher sinnvoll, alles zu vermeiden, was eine hohe Belastung der Augen und der Augenhornhaut darstellt. Das ist insbesondere das „Reiben der Augen“, das seine Ursache wohl in zu wenig Tränenflüssigkeit oder zu häufiger Bildschirmarbeit hat. Der Aufenthalt in Räumen mit staubiger, verrauchter Luft oder Luft aus Klimaanlagen wird von vielen Betroffenen als Belastung empfunden.
Von Vorteil ist es auf jeden Fall, viel zu trinken, sich an der frischen Luft zu bewegen sowie rauchige oder staubige Umgebung zu meiden.
Viele Behandelnde und Betroffene sind auch der Meinung, dass das Tragen von Kontaktlinsen eine ganz erhebliche Belastung für die Hornhaut des Auges ist und so weit wie möglich vermieden werden sollte. Es ist bis heute nicht durch Studien belegt, dass ein Tragen von Kontaktlinsen den Keratokonus fördert.
Kostenübernahme (spezifisch für Deutschland)
Seit der Gesundheitsreform von 2004 hat sich eine Kostenübernahme für Kontaktlinsen seitens der Krankenkassen als schwierig erwiesen. Besonders schwer ist es, eine Übernahme der Kosten im Anfangsstadium zu bekommen, wenn Keratokonuslinsen angepasst werden. Viele der oben genannten Alternativen werden auch nicht bezahlt, da hier meist Langzeitstudien fehlen oder die Operationsmethoden umstritten sind.
Seit dem 6. Januar 2005 ist eine neue Hilfsmittel-Richtlinie[2] in Kraft, nach der beim Punkt 60.14 eine Kostenübernahme von Kontaktlinsen bei Keratokonus möglich ist, wenn folgende Kriterien zutreffen: „Kontaktlinsen – bei ausgeprägtem, fortgeschrittenen Keratokonus mit keratokonusbedingten pathologischen Hornhautveränderungen (z. B. Vogt-Linien) und Hornhautradius < 7,0 mm zentral oder im Apex; oder -nach Hornhauttransplantation/Keratoplastik.“. Allerdings werden damit nur die Kosten für das vom Keratokonus betroffenen Auge übernommen. Die zweite Kontaktlinse (sofern das andere Auge nicht von Keratokonus betroffen ist) wird nicht bezahlt.
Prognose
Eine Prognose zum Verlauf des Keratokonus ist nicht möglich, da weder die Ursachen der Krankheit noch die Umwelteinflüsse auf den Verlauf ausreichend untersucht sind.
Bei einigen Betroffenen ist bereits nach kurzer Zeit, zum Beispiel in Wochen oder Monaten nach dem ersten Auftreten der Erkrankung, eine Transplantation notwendig, andere kommen Jahrzehnte oder dauerhaft mit Brille oder Kontaktlinsen zurecht.
Die einzige Beobachtung, die von Betroffenen und Behandlern allgemein bestätigt wird, ist die Erfahrung, dass ein Keratokonus häufig zwischen dem 15. und 20. Lebensjahr beginnt und oft zwischen dem 40. und 50. Lebensjahr zum Stillstand kommt.
Probleme
Alltag
Ein großes Problem ist es, dass immer wieder Linsen verloren werden und teuer nachgekauft, bzw. bei den Krankenkassen beantragt werden müssen. Es kommt auch immer wieder zu Überreizung der Augen (Rötung, extremer Tränenfluss etc.) dann hilft nur noch die Entfernung der Kontaktlinsen. Ob Auto gefahren werden darf, muss der Augenarzt abklären.
Die Sehschärfe kann mehrmals am Tage schwanken. Durch diese veränderten Sehbedingungen kann es zu Verschlechterungen in Denk-, Merk- und Konzentrationsprozessen kommen.
Da der Keratokonus und dessen Besonderheiten in der Bevölkerung noch relativ unbekannt ist, kann es zu Erklärungsnöten kommen (Warum muss man Kontaktlinsen tragen und keine Brille? Warum sieht man heute schlecht und morgen gut? Warum kann man nicht arbeiten, nur weil die Kontaktlinse verloren gegangen ist? ...)
Weitere Informationen
Literatur
- Klinische Monatsblätter für Augenheilkunde, Band 211 Heft 3, September 1997, http://www.medizinverlage.de/html/enke/
- Karl Velhagen, Der Augenarzt, Band 3,2: (Tränenorgane, Augenlider, Orbita, Bindehaut, Hornhaut, Lederhaut, Linse, Glaskörper, Kammerwasser), 2. Auflage, 1975
- Enke, Refraktive Chirurgie der Hornhaut, Georg Thieme Verlag, ISBN 3131180714
- Erkrankung des äußeren Auges, Urban & Fischer München, ISBN 3861261294
- Eschmann R.; Roth-Muff D.; Der Keratokonus im subklinischen Stadium, NOJ, 2/1994
- Die Struktur der Extrazellulärmatrix bei Keratokonus, Der Ophthalmologe, 09/2002 und 04/2004
- Genexpression bei Keratokonus. erster Einsatz von DNA-Microarrays. Der Ophthalmologe, 7/2003
- Topographiegestützte Berechnung der Keratokonus-Dimensionen, Augenheilkunde, 214/1999, S. 372-3772
- Wahrendorf, Irina; Lebenserschwerung und Lebensgestaltung von Menschen mit der Sehschädigung Keratokonus, 2004, www.wahrendorf-kontaktlinsen.de
- The Official Patient's Sourcebook on Keratoconus, Icon Health, ISBN 0597831874 (EN)
- Karla Zadnik und Joseph T. Barr Diagnosis, Contact Lens Prescribing, and Care of the Keratoconus Patient: Clinical Practice in Contact Lenses; Butterworth-Heinemann; ISBN 0750696761 (EN)
- Keratoconus - A Medical Dictionary, Bibliography, and Annotated Research Guide to Internet References; ICON Health Publications; ISBN 0497006235 (EN)
- Corneal topography and elasticity in normal and keratoconic eyes: A methodological study concerning the pathogenicity of keratoconus; Casten Edmund, Scriptor (1989) (EN)
- Nathan Efron, Cornea, Butterworth Heinemann, ISBN 0750647981 (EN)
Artikel
- Circular Keratotomy to Reduce Astigmatism and Improve Vision in Stage I and II Keratoconus
- Der Keratokonus - Eine Informationsschrift für Interessierte und Betroffene
- Keratokonus
- Neue Behandlungsmöglichkeiten des Keratokonus
- Medizin: Kunststoffringe gegen Keratokonus, Netnews, 29. August 2005
- Neue Behandlung des Keratokonus
Erfahrungsberichte
Weblinks
- Keratokonus
- Forum-Keratokonus
- Keratokonus Center
- Uniklinikum Dresden
- Augenzentrum Zirm
- Boston Foundation of Sight (EN)
- KC Support (EN)
- http://www.nkcf.org (EN)
- http://www.djo.harvard.edu (EN)
- http://intacsforkeratoconus.com/ (EN)
- http://encyclopedia.laborlawtalk.com/Keratoconus (EN)
- Lombardi Eye Clinic (IT/DE/EN/FRZ/SPA/ARA)
- KC Global (EN)
- Keratoconus International (EN)
- corneal cross linking
Quellen
- ↑ http://www.dgii.org/2004/74.html. siehe Punkt Vernetzungsbehandlung / Crosslink
- ↑ [1]
Bitte beachte den Hinweis zu Gesundheitsthemen!
Wikimedia Foundation.